- Författare Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:36.
- Senast ändrad 2025-01-24 09:12.
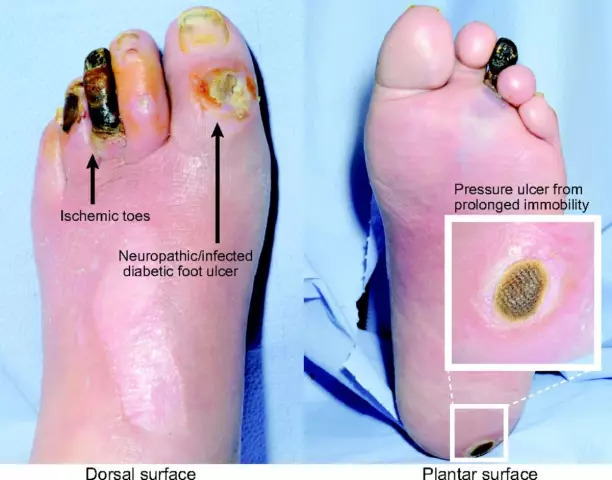
Den diabetiska foten är ett komplex av anatomiska och funktionella förändringar som kan uppstå hos diabetespatienter. I allmänhet är patologi en allvarlig skada på huden, artärerna och kapillärerna, ben, muskelvävnad och nervceller. Även om det finns många faktorer som orsakar utveckling av diabetisk fot (bilden ger bara en delvis uppfattning om detta problem), är dess främsta orsak den toxiska effekten av blodsocker.
Hög koncentration av glukos leder till försämrad innervation och blodtillförsel till de nedre extremiteterna. Mot bakgrund av diabetes mellitus och naturliga belastningar på foten skadas mjuka vävnader och förstörs därefter. Sjukdomens progressionshastighet bestäms till stor del av varaktigheten av den underliggande sjukdomens förlopp och kvaliteten på dess behandling. Diabetesfot, förenklat,är en av de farligaste komplikationerna av diabetes.
Varför de mjuka vävnaderna på benen påverkas
Eftersom detta syndrom inträffar sent i utvecklingen av diabetes, är dess orsaker direkt relaterade till den långvariga exponeringen av små och stora kärl för socker, närvarande i destruktiva koncentrationer. Hos diabetiker lider alla inre organ, muskler, skelett, brosk, men med tanke på att de nedre extremiteterna (särskilt fötterna och anklarna) är belägna långt från hjärtat, förvärras deras blodtillförsel på grund av sjukdomen. Dessutom är det känt att dåligt kontrollerad diabetes mellitus kan provocera utvecklingen av åderförkalkning och andra kärlsjukdomar som stör den normala blodcirkulationen.

En diabetespatient utvecklar så småningom perifer neuropati, där han praktiskt taget slutar känna skador på foten, och eftersom det maximala vikttrycket när man går faller på de nedre extremiteterna läker såren under lång tid. Skadade nerver tillåter inte patienten att helt känna sina ben. I de inledande stadierna av en diabetisk fot (det är svårt att se några chockerande förändringar från bilden) kan patienter inte alltid bestämma positionen för benen och fingrarna när de går och balanserar. En frisk person med normal innervation känner att hans skor gnuggar huden eller att en sten har kommit in i hans sko och hindrar honom från att gå längre. En patient med diabetes å andra sidan kanske inte uppfattar en sten, repa eller förhårdnader.
En svampinfektion medför en liknande faraepidermis eller naglar, därför är det brådskande att undersökas vid de första symtomen på skada eller bakteriell skada på huden. En person som har lidit av diabetes i mer än ett år kan inte ignorera ens en sådan "bagatell" som en inåtväxande tånagel.
Vem är i riskzonen
Risken att utveckla diabetiska bensår ökar flera gånger om patienten:
- Känner ofta domningar, stickningar eller brännande känsla i nedre extremiteter.
- Har en historia av patologi av perifera kärl som förhindrar korrekt blodcirkulation.
- Bär skor av dålig kvalitet och dåligt passande. Felaktigt valda skor är obekväma, och om en frisk person känner detta, kan en patient med diabetes kanske inte märka röda prickar och förhårdnader under en lång tid.
- Lider av fotavvikelser (som plattfot eller hallux valgus).
- Han har haft diabetes i över 10 år.
- Röker och missbrukar alkohol.
Om en person hamnar i en riskgrupp måste han, för att förhindra utvecklingen av en diabetisk fot, definitivt informera sin läkare om potentiellt farliga faktorer.

Syndromklassificering
Baserat på orsakerna som orsakar utvecklingen av en diabetisk fot, särskiljer läkare flera huvudformer av syndromet:
- neuropatisk;
- ischemic;
- kombinerat.
I det första fallet dominerar skador på nervceller, med en ischemisk diabetisk fot (de visas inte på bildenhar grundläggande skillnader) finns det ett brott mot blodflödet. Den kombinerade formen av sjukdomen kännetecknas av manifestationer av neuropatiska och ischemiska varianter.
Tecken på sjukdom
Vid de första symptomen på en diabetisk fot bör behandlingen (ett foto av fotens utseende placeras i recensionen) påbörjas omedelbart. Vid misstanke om en åkomma är det brådskande att besöka en specialist som kommer att utarbeta ytterligare terapitaktik. Tecken på diabetisk fot inkluderar:
- Sår, erosioner, sår, blåsor. Även minimal skada på epidermis är farlig. Oskadliga vid första anblicken kan liktornar och liktornar bli ett gynnsamt villkor för penetration av en bakteriell eller svamppatogen, vilket kommer att komplicera det redan svåra sjukdomsförloppet. Det främsta tecknet på infektion är flödet av var från såret.
- Spikskada. Svamp och inåtväxande tånaglar kan också orsaka allvarliga inflammationer i fotens hud och påverka djupare vävnader.
- Hyperemi. Rodnad i överhuden kan indikera en infektion, särskilt om det finns en öppen såryta i närheten, skavsår, förhårdnader på foten.
- Klåda. Om huden ständigt kliar, betraktas detta symptom ofta som ett förebud om en diabetisk fot. Det första stadiet av denna sjukdom hos de flesta patienter börjar med rodnad, sveda och svår klåda.

Ihållande smärta. Detta symptom kan indikera skador på ligamentapparaten, blåmärken, blåmärken, överdriven stress på benen,trånga skor eller infektion
Patienter med diabetes upplever svåra gångsvårigheter. Förresten indikerar hälta ibland utvecklingen av Charcot-artropati. Denna patologi är sällsynt, men med otillräcklig behandling leder den nästan oundvikligen till funktionshinder. Orsaken till denna komplikation anses vara perifer neuropati, frekventa mekaniska skador, osteoporos.
I det inledande skedet av den diabetiska foten sker en förändring i dess färg. Med utgångspunkt från fotleden till tåspetsarna kan foten få en annan nyans: från rött till blågrönt eller till och med svart. Tillsammans med en förändring av hudens färg kan svullnad uppstå, vilket är ett tecken på dålig venös cirkulation.
I senare stadier av diabetisk fot rapporterar patienter även andra symtom:
- smärta i nedre extremiteter som strålar ut till lår och rumpa;
- h altande som ökar med trötthet;
- domningar och enstaka stickningar i benen;
- brist på hår på smalbenen;
- hög kroppstemperatur;
- epidermis lyser, ser för stram ut, stram.
Sjukdomens huvudstadier
Beroende på komplexiteten hos lesionen i kärlbädden och nervändar i de nedre extremiteterna, tillskrivs en tydlig stadieindelning till den patologiska processen. Sjukdomens gradvisa förlopp beskrevs första gången 1997. I enlighet med den särskiljs följande stadier av diabetisk fot:
- Initial. På bilden är lesioner i nollstadiet praktiskt taget inte märkbara, men omundersök patienten noggrant, du kan hitta de första tecknen på deformerande artros, förtunning av epidermis, gråaktig-cyanotisk eller rödaktig nyans av vävnader, lätt svullnad.
- Först. I detta skede uppstår en ytlig erosion, som exponerar det subkutana fettet. Muskler och vävnader som ligger djupare tills de är involverade i den nekrotiska processen.
- Andra. Muskelvävnad, senor, skelett och leder påverkas. Om patienten söker hjälp från specialister i detta skede kan den diabetiska foten botas utan operation.
- Tredje. För detta stadium av sjukdomen är purulent fusion av benmaterial karakteristisk. Bölder uppträder i djupa vävnader - begränsade områden av den purulenta processen, oftast orsakade av anaeroba bakterier. Bensår avger en stinkande lukt.
- Fjärde. I detta skede utvecklas kallbrand och tarsus. På grund av nekrotiska förändringar blir fingrarnas vävnader svarta, medan det inte finns några tydliga gränser för de drabbade områdena. Patienten saknar helt känslighet i någon del av foten. I detta skede består behandlingen som regel av amputation av fingrar och döda delar av lemmen. I vissa fall utförs även operationer för att återställa blodtillförseln till foten.
- Femte. Det är svårt att föreställa sig hur en diabetisk fot ser ut i detta skede. Utan korrekt behandling sprider sig kallbrand högre och högre och förstör inte bara foten utan också vävnaderna i underbenet, vilket påverkar låret. För att rädda patientens liv är det enda möjliga behandlings alternativet högtlemamputation.
Diagnostiska tester
För att exakt fastställa sjukdomen räcker det inte med enbart undersökning och patientens besvär. Medicinsk diagnostisk utvärdering omfattar även laboratorietester, instrumentell screening och konsultationer med högt specialiserade specialister. Till exempel kan kvalificerad hjälp från en angiokirurg och en ortopedisk kirurg behövas. Läkare inom dessa specialiteter är direkt involverade i behandlingen av diabetes mellitus och infektioner associerade med cirkulationsrubbningar i de nedre extremiteterna.
Kliniska tester som ordineras till patienter med diabetisk fot representerar en hel rad studier. Dessa inkluderar:
- Detaljerat blodprov. Studien kommer att hjälpa till att ta reda på förekomsten av infektion, dess svårighetsgrad. Indikatorerna för lymfocyter och leukocyter kommer att hjälpa specialisten i detta - deras ökade innehåll indikerar att patientens kropp kämpar mot en infektionssjukdom.
- Blodprov för sockernivå. För patienter med diabetes och diabetisk fot är detta ett måste.
- Njurfunktionstester, leverenzymer och andra screeningar beställs av läkaren vid behov, vilket han avgör från fall till fall.
Förutom laboratoriediagnostik kommer en patient med en diabetisk fot definitivt att skickas för röntgen. Studien kommer att fastställa graden av skada på benvävnad, bedöma hälsoskadorna från infektion, upptäcka främmande kroppar i mjukvävnader och till och medtidig utveckling av kallbrand, vilket kommer att bevisas av porösa muskler och luckor i bilden.

En undertyp av röntgenundersökning är angiografi - en metod för att diagnostisera blodkärl, som innebär användning av ett kontrastmedel (oftast gadolinium). Enligt den angiografiska bilden är det möjligt att adekvat bedöma kärlens funktionalitet, bestämma graden av elasticitet och tjocklek på deras väggar och omfattningen av den patologiska processen. Operation för att återställa blodcirkulationen måste föregås av angiografi, som utförs under lokalbedövning.
Är det möjligt att bota foten med piller
Vid behandling av diabetisk fot (foton bekräftar återigen att diabetes mellitus är en farlig, livshotande sjukdom), gör användningen av mediciner att du delvis kan neutralisera den höga nivån av glukos i blodet och starta processen regenerering av de drabbade vävnaderna. Som grundläggande medel används läkemedel av följande farmakologiska grupper:
- insulinersättning;
- antibakteriell;
- antisvamp;
- antiinflammatorisk;
- smärtstillande medel;
- lokala antiseptika.
Systemläkemedel och antibiotika
För effektiv behandling av diabetisk fot är det av stor vikt att stärka immunförsvaret med hjälp av immunmodulatorer. De ordinerar också neurotropa läkemedel (till exempel Milgamma, Compligam), som innehåller B-vitaminer, stödjer hjärtats, njurarnas arbete,förhindra trombos. För att förbättra patientens allmänna välbefinnande utförs terapi med antiinflammatoriska icke-steroida läkemedel, tricykliska antidepressiva medel för att minska smärta.

Antibakteriella medel ordineras utan misslyckande med fortskridandet av den nekrotiska processen och fördjupningen av sår. Vanligtvis förskriver läkare, utan att vänta på resultaten av bakteriologisk odling, som utförs för att bestämma känsligheten hos patogen mikroflora, bredspektrumantibiotika från gruppen cefalosporiner och fluorokinoloner:
- Zefter.
- Cifran ST.
- Avelox.
- "Tsiprolet A".
- Hinemox.
- Invanz.
Beroende på svårighetsgraden av symtom på diabetisk fot kan kombinationer av antibiotika användas. Till exempel visar ett par "Clindamycin" - "Ciprofloxacin" god effektivitet även med ischemiska sår i ett framskridet stadium.
Förutom antibiotika ordineras patienter läkemedel med komplex verkan. Dessa inkluderar klassen heparinoider, som har en kraftfull antitrombotisk effekt. De flesta av dessa läkemedel finns tillgängliga i kapslar (Sulodexide, Lomoporan), men i vissa fall används även lösningar för parenteral infusion. För komplexa ischemiska sår orsakade av förstörelse av blodkärl, ordineras Prostavazin, Alprostadil. Dessa läkemedel vidgar blodkärlen, minimerar blodets viskositet och förhindrar att blodplättar klibbar ihop. Visar utmärkta resultat"Trental 400" - detta läkemedel används oftast för att behandla diabetisk fot, eftersom det snabbt förbättrar mikrocirkulationen i de drabbade vävnaderna. Dess analoger har samma egenskaper:
- "Vulostimulin".
- Delaskin.
- Fuzicutan.
För att återställa känsligheten för foten, vars förlust inträffade på grund av skador på nervfibrer, använd preparat med tioktinsyra i kompositionen. Dessa inkluderar "Thioleptu", "Thioctacid", "Berlition".

Hur man spolar sår
En otvivelaktig anledning till att gå till doktorn är frånvaron av smärta vid diabetesfotssyndrom. Konservativ terapi för skrämmande bensår kräver noggrann vård för dem och kompetent användning av lokala läkemedel.
Behandlingens framgång beror till stor del på hur ansvarsfullt patienten närmar sig implementeringen av medicinska recept. Extremt viktigt:
- håll såret rent hela tiden;
- låt det inte bli blött;
- byt förband regelbundet med rekommenderade mediciner;
- hemma bär strumpor, tofflor;
- minimera fysisk aktivitet och promenader.
Särskild uppmärksamhet bör ägnas åt högkvalitativ rengöring och tvätt av såret med antiseptiska lösningar, följt av applicering av sterila förband. Läkare tror att det bästa sättet att rengöra såret är den kirurgiska metoden. Med hjälp av en skalpell kan döda vävnadspartiklar, purulenta massor avlägsnas från ett djupt sår. Mekanisk rengöringsmetodtillåter endast frisk vävnad att finnas kvar i såret.
Skölj såret hemma, patienten kommer att kunna självständigt. Jämfört med kirurgisk rengöring är denna metod säkrare. För att tvätta såret med koks altlösning. Natriumklorid har inga giftiga biverkningar. I avsaknad av detta botemedel hemma kan du förbereda en lösning med 0,9% koncentration av natriumklorid. Det rekommenderas också att rengöra såret med en "standard" 3% väteperoxidlösning - detta desinfektionsmedel tar bort pus och förstör anaeroba bakterier. Om det är nödvändigt att ofta tvätta såret späds peroxidlösningen med s altlösning. Båda komponenterna tas i lika stora proportioner.
Det är bekvämt att använda Miramistin antiseptisk för sårspolning. Förresten, det här verktyget har ett antal fördelar i jämförelse med lösningar av mangan, jod, lysande grönt - Miramistin saktar inte ner läkningsprocessen och stoppar vävnadsdöd. Samtidigt används dess analog "Kloghexidin" huvudsakligen i de första stadierna av en diabetisk fot. Saken är den att det här medlet förlorar sina desinficerande egenskaper i en purulent miljö.

Alla ovanstående sårrengöringsprodukter rekommenderas att spädas om de används för ofta, alternera med varandra, använd inte samma preparat hela tiden.
Aktuella behandlingar
I och för sig kommer behandling av diabetisk fot med externa läkemedel inte att ge något resultat. För att stoppa den destruktiva patologiska processen är det nödvändigtanvänd antiseptika i kombination med metoden för kirurgisk rengöring av såret. Innan man applicerar ett bandage med medicin, sätts Iruxol och Dioxicain-P salva i såret - dessa medel innehåller enzymerna kollagenas och proteas. Det är nödvändigt att använda dessa läkemedel med extrem försiktighet i händelse av bakteriell skada på såret, eftersom de kan ha en toxisk effekt inte bara på patogen mikrobiota, utan också på friska vävnader.
Sår på extremiteterna, åtföljda av purulent flytning och svullnad, behandlas med krämer och salvor, som inkluderar jod och polyetylenoxid. Dessa inkluderar:
- "Yodopyron".
- Brownall.
- "Lavacept".
- Dioxidine.
Användningen av lokala läkemedel innebär regelbunden inspektion av såret på grund av risken för övertorkning av dess yta under regenereringsprocessen. För behandling av djupa erosioner med en betydande mängd nekrotisk vävnad används Purilon gel - ett läkemedel som stimulerar regenereringsprocesser och naturlig rengöring av ett sår fyllt med purulenta massor.
Kirurgi
Den radikala metoden för behandling av diabetisk fot av ischemisk typ används oftare än konservativ terapi. Denna form av patologi är svår att svara på andra behandlingsmetoder. Dynamiken i sårläkning förbättras dramatiskt efter kirurgisk rekonstruktion av artärerna genom bypass eller endovaskulär intervention. Sådana operationer syftar till att återställa blodflödet i artärerna i underbenet och popliteala blodkärl. Manipulation utförs under lokalbedövning. Underoperationer genom ett yttre snitt, en kateter förs in i lårbensartären, genom vilken små ballonger placeras - de expanderar kärlens lumen och förbättrar blodflödet.
Vid allvarlig infektion och behandlingssvikt fattas beslut om att amputera extremiteten. Endast borttagning av den drabbade kroppsdelen hjälper till att stoppa spridningen av infektionen och rädda en persons liv.

Förebyggande och råd
Framgången för behandling av patologi beror till stor del på att man följer en sparsam regim, vilket minimerar fysisk stress på foten. Den bästa avlastningen för de nedre extremiteterna är sängläge. Om det av någon anledning är omöjligt att följa det, bör patienten endast bära ortopediska skor med specialanpassade innersulor. Kryckor kan också användas för att minska belastningen på benet när du går.
Om en person med diabetes löper risk att utveckla fotsår bör de ta hand om sig själva och köpa ett fixeringsbandage av polymermaterial. Det stör inte måttlig fysisk aktivitet och irriterar inte sårytan.
En annan förebyggande åtgärd för diabetisk fot är rätt val och applicering av ett sårförband. Det kroniska förloppet av patologin gör det nödvändigt att täcka såret, men samtidigt ge en tillräcklig nivå av permeabilitet för gasutbyte. För detta ändamål, den mest användahydrogel- och kollagenförband.
Sjukdomsprognos
Av tio patienter med diabetisk fot diagnostiseras sju med en neuropatisk form förknippad med nervskador. Ett positivt resultat av konservativ behandling uppnås i nästan 90% av fallen. Mindre optimistisk är prognosen för ischemiska och kombinerade former av sjukdomen. Med skador på blodkärlen hjälper konservativ terapi till att förhindra amputation i endast en tredjedel av fallen av ulcerösa lesioner. Dessutom kompliceras behandlingen av diabetisk fotsyndrom ofta av risken för sekundär infektion av ett öppet sår, mekanisk skada som kan förstärka nekrotiska processer, leda till vävnadsnedbrytning och kallbrand, där det kommer att vara omöjligt att undvika avlägsnande av extremiteten..

Vid de första symptomen bör behandlingen påbörjas omedelbart. Riskera inte din egen hälsa och liv genom att slumpmässigt välja farmaceutiska preparat och folkmedicin. Ett felaktigt förhållningssätt till behandlingen ökar risken för att utveckla kallbrand, vilket gör att sannolikheten för att förbli invalidiserad under resten av dina dagar automatiskt ökar.